El tendón de Aquiles es el tendón más fuerte y grueso del cuerpo humano, capaz de soportar fuerzas de hasta 10 veces el peso corporal durante la carrera, pero paradójicamente es uno de los más propensos a lesiones. La tendinitis de Aquiles, que consiste en la inflamación e irritación de este tendón, afecta a un gran número de deportistas y personas activas. Se estima que hasta el 50% de los corredores experimentarán algún problema en el tendón de Aquiles a lo largo de su vida deportiva, y representa aproximadamente el 10-15% de todas las lesiones relacionadas con la carrera. En Lesiones Wiki te ofrecemos una guía completa sobre esta lesión.
¿Qué es la tendinitis de Aquiles? #
El tendón de Aquiles conecta los músculos de la pantorrilla (gastrocnemios o gemelos, y sóleo) con el hueso del talón (calcáneo). Con aproximadamente 15 cm de longitud y 6-7 mm de grosor, este tendón es fundamental para la marcha, la carrera y el salto. Cada vez que caminas, corres o saltas, este tendón transmite la fuerza de los músculos de la pantorrilla para producir el impulso necesario en el despegue del pie. La tendinitis de Aquiles se desarrolla cuando la demanda mecánica sobre el tendón supera su capacidad de recuperación y adaptación, produciendo inflamación, microdesgarros del tejido colágeno y dolor progresivo.
Existen dos tipos principales según la localización: la tendinitis insercional, que afecta a la zona donde el tendón se inserta en el calcáneo (últimos 2 cm del tendón) y representa el 20-25% de los casos, y la tendinitis no insercional o de la porción media, que afecta a la parte central del tendón (2-6 cm por encima de la inserción) y es más frecuente, representando el 75-80% de los casos. Cuando la inflamación se cronifica durante más de 6 semanas y aparece degeneración del tejido con cambios en su estructura y composición, hablamos de tendinopatía de Aquiles, una condición más seria que requiere tratamiento más prolongado.
Causas y factores de riesgo #
Sobrecarga y aumento brusco de actividad #
La causa más frecuente es el aumento repentino de la intensidad, duración o frecuencia de la actividad física sin permitir una adaptación progresiva del tendón. Correr más kilómetros de los habituales (incrementos superiores al 10% semanal), añadir entrenamientos de velocidad o series, introducir entrenamientos en cuesta sin preparación, o aumentar bruscamente la frecuencia de sesiones de salto sobrecarga el tendón más allá de su capacidad de regeneración. El tejido tendinoso necesita 72-96 horas para adaptarse completamente a nuevas cargas. Esta es la misma causa que provoca muchas lesiones deportivas comunes.
Acortamiento de la musculatura posterior #
Los gemelos y el sóleo acortados transmiten una tensión excesiva y constante al tendón de Aquiles durante el movimiento. El sedentarismo prolongado, el uso prolongado de calzado con tacón o drop elevado que mantiene el talón elevado durante horas, la falta de estiramientos regulares y el trabajo de flexibilidad insuficiente contribuyen a este acortamiento progresivo. Un déficit de dorsiflexión de tobillo (menos de 10 grados) aumenta significativamente el estrés sobre el tendón durante la carrera.
Calzado y superficie de entrenamiento #
Zapatillas sin drop adecuado (diferencia de altura entre talón y antepié), excesivamente desgastadas especialmente en la zona del talón, sin la amortiguación necesaria para el peso y la biomecánica del corredor, o con excesiva rigidez aumentan el estrés mecánico sobre el tendón. Los cambios bruscos de drop (pasar de 10mm a 0mm sin transición) son particularmente peligrosos. Entrenar sobre superficies muy duras como asfalto o cemento, en pendientes pronunciadas (subidas o bajadas), o en terrenos irregulares también incrementa el riesgo de sobrecarga.
Biomecánica y pronación #
La pronación excesiva del pie (pie que gira demasiado hacia dentro al pisar) genera una rotación interna de la tibia que somete al tendón de Aquiles a fuerzas de torsión anormales. El pie cavo (arco plantar elevado) con menor capacidad de absorción de impactos también aumenta el estrés sobre el tendón. Los desalineamientos en rodilla o cadera pueden alterar la biomecánica del tobillo.
Edad y otros factores #
La tendinitis de Aquiles es más frecuente a partir de los 30-40 años, cuando el tendón pierde elasticidad y vascularización progresivamente, reduciendo su capacidad de regeneración. Los hombres tienen mayor incidencia que las mujeres en una proporción de 2:1. La diabetes mellitus, la hipercolesterolemia, la obesidad (IMC >30), el tabaquismo y el uso de ciertos antibióticos (fluoroquinolonas como ciprofloxacino) también se asocian a mayor riesgo de tendinopatía y rotura tendinosa. Antecedentes de lesiones previas en el mismo tendón multiplican por 3-4 el riesgo de recidiva.
Síntomas principales #
El síntoma más habitual es un dolor localizado en la parte posterior del tobillo, sobre el tendón de Aquiles, aproximadamente 2-6 cm por encima del talón en casos de tendinitis de porción media, o directamente en la inserción en casos de tendinitis insercional. El dolor aparece característicamente al inicio de la actividad física (primeros 5-10 minutos), puede mejorar temporalmente con el calentamiento conforme el tendón se calienta y lubrica, para empeorar después al enfriarse o al día siguiente. La rigidez matutina en la zona del tendón es muy frecuente, mejorando tras los primeros pasos.
Puede haber inflamación visible del tendón, engrosamiento palpable (el tendón afectado puede ser hasta 2 veces más grueso que el sano), dolor agudo a la palpación directa, sensación de crepitación al mover el tobillo y dolor al realizar la flexión dorsal del pie (llevar los dedos hacia la espinilla). En fases avanzadas de tendinopatía, el dolor persiste durante las actividades cotidianas como caminar, subir escaleras, ponerse de puntillas e incluso en reposo durante la noche. La presencia de nódulos palpables indica degeneración tisular significativa.
Diagnóstico #
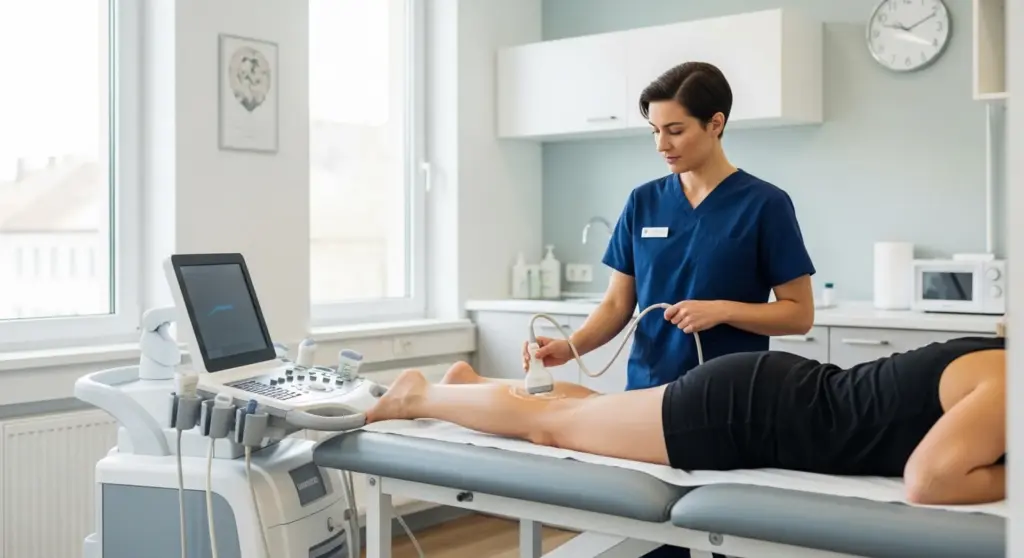
El diagnóstico es principalmente clínico basado en la historia del paciente (patrón de dolor, factores desencadenantes) y la exploración física. La palpación del tendón, las pruebas de flexión dorsal resistida y la valoración de la movilidad del tobillo son fundamentales. La ecografía musculoesquelética es la prueba de imagen de primera elección, permitiendo visualizar el engrosamiento del tendón, áreas de degeneración, calcificaciones y presencia de bursitis retrocalcánea asociada. La resonancia magnética se reserva para casos complejos o cuando se sospecha rotura parcial del tendón.
Tratamiento de la tendinitis de Aquiles #
Tratamiento inicial (fase aguda) #
El primer paso es reducir la carga mecánica que causa el dolor, sin caer en el reposo absoluto prolongado. Reduce la intensidad, frecuencia o distancia del entrenamiento en un 30-50%. Aplica hielo después de la actividad durante 15-20 minutos, varias veces al día durante las primeras 48-72 horas. Los antiinflamatorios pueden usarse durante 5-7 días para alivio sintomático, aunque no aceleran la curación del tendón.
El reposo absoluto no está recomendado, ya que puede debilitar el tendón y empeorar el pronóstico a largo plazo; en su lugar, se aconseja una reducción controlada de la carga combinada con ejercicios terapéuticos específicos. El entrenamiento cruzado con actividades de bajo impacto como natación, ciclismo o elíptica permite mantener la forma cardiovascular sin sobrecargar el tendón.
Ejercicios de rehabilitación #
El protocolo de Alfredson, desarrollado por el cirujano sueco Håkan Alfredson y basado en ejercicios excéntricos de descenso de talón, es el tratamiento conservador con mayor evidencia científica para la tendinopatía de Aquiles, con tasas de éxito del 60-90%. Consiste en descender lentamente el talón desde un escalón hasta sentir un estiramiento moderado, cargando el peso sobre la pierna afectada. La subida se realiza con la pierna sana para concentrar el trabajo excéntrico en el lado lesionado.
Se realizan 3 series de 15 repeticiones con la rodilla extendida (para trabajar los gemelos) y otras 3 series de 15 con rodilla flexionada (para trabajar el sóleo), dos veces al día (total de 180 repeticiones diarias), durante 12 semanas consecutivas. Es normal sentir molestias durante el ejercicio. Los estiramientos suaves de gemelos y sóleo, mantenidos 30-60 segundos, complementan el programa.

Tratamiento profesional #
La fisioterapia especializada ofrece técnicas avanzadas como la terapia de ondas de choque extracorpóreas (3-6 sesiones), el masaje transverso profundo (Cyriax) para romper adherencias, la punción seca de puntos gatillo en gemelos y sóleo, y la electrolisis percutánea intratisular (EPI) que estimula la regeneración del tejido degenerado. Las infiltraciones de plasma rico en plaquetas (PRP) con factores de crecimiento son otra opción en casos resistentes al tratamiento conservador tras 3-6 meses. La cirugía se reserva para casos refractarios con más de 6-12 meses de tratamiento sin mejoría.
Tiempo de recuperación #
Los casos leves de tendinitis aguda pueden resolverse en 2-4 semanas con tratamiento adecuado. Las tendinopatías establecidas requieren típicamente 12-16 semanas de trabajo excéntrico consistente. Los casos crónicos con degeneración significativa pueden necesitar 6-12 meses de rehabilitación. La vuelta progresiva a la actividad deportiva debe ser gradual, comenzando con trote suave en terreno llano y aumentando un 10% semanal hasta recuperar el nivel previo.
Prevención de la tendinitis de Aquiles #
Fortalecimiento y flexibilidad #
Incluye ejercicios de fortalecimiento excéntrico de gemelos en tu rutina habitual 2-3 veces por semana, incluso cuando estés completamente sano y sin síntomas. Los estiramientos regulares de la cadena posterior (gemelos, sóleo, isquiotibiales) durante 30-60 segundos por músculo, realizados diariamente o al menos 4-5 veces por semana, mantienen el tendón flexible y resistente. El trabajo de movilidad de tobillo también es fundamental.
Progresión inteligente #
Nunca aumentes más de un 10% semanal el volumen de entrenamiento (kilometraje, tiempo o número de sesiones). Si cambias de superficie de entrenamiento, calzado con diferente drop, o introduces entrenamientos en cuesta o de alta intensidad, hazlo de forma muy gradual durante 4-6 semanas. Alterna días de alta intensidad con sesiones más suaves, de recuperación activa o de bajo impacto como natación o ciclismo. Respeta al menos un día completo de descanso semanal.
Calzado apropiado #
Usa zapatillas con un drop de 8-12mm si eres corredor habitual y no estás acostumbrado a drops bajos, renovándolas cada 600-800 kilómetros o cuando observes desgaste significativo de la suela. Si entrenas también en deportes como el pádel, asegúrate de usar calzado específico que proteja el tendón de Aquiles de los movimientos explosivos y cambios de dirección bruscos característicos de estos deportes.
Conclusión #
La tendinitis de Aquiles es una lesión que responde muy bien al tratamiento conservador cuando se detecta y trata a tiempo. La clave está en no ignorar las primeras señales de dolor o rigidez matutina, iniciar inmediatamente un programa estructurado de ejercicios excéntricos, ajustar la carga de entrenamiento de forma inteligente y ser paciente con el proceso de recuperación, ya que los tendones se regeneran lentamente. En Lesiones Wiki seguimos ampliando nuestras guías para ayudarte a prevenir y tratar todo tipo de lesiones de forma efectiva.





